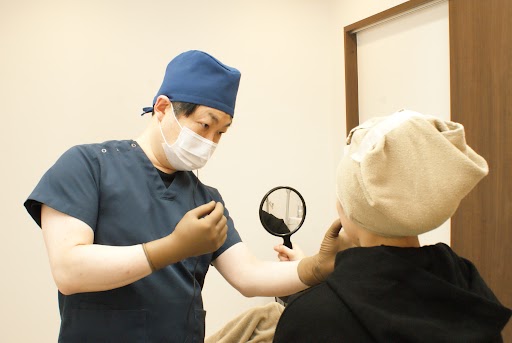
年齢を重ね、なんだか視野が狭くなってきた・・という自覚症状がある方、「眼瞼下垂(がんけんかすい)」になってしまっているかもしれません。眼瞼下垂とは、まぶたが下がることにより見えにくくなってしまう病態のことです。放置すると、見た目の老化が加速したり視力が悪化してしまうといいます。今回はその眼瞼下垂について、東京都豊島区池袋にある、みずほクリニックの院長・小松磨史(こまつ・きよし)先生にインタビューしました。
眼瞼下垂とはどのような病気なのでしょうか。
目が開きづらいことにより、視野が狭くなり、ものが見えづらいという機能的不具合をきたしている状態です。
上まぶたのフチ部分が、充分に持ち上がらず黒目に覆い被さっていると眼瞼下垂と診断されます。見た目上、目が細い、目つきがわるいなどの美容上、整容上の問題をともなっている場合もあります。
大きな分類として、先天性つまり生まれつきのものと、後天性つまり加齢やハードコンタクトレンズの長期使用などによって発生するものがあります。
先天性の場合、弱視の原因となり得るため幼少児に手術を受けるケースも多いですが、視力に影響がでるほど重症ではない場合、そのままの状態で治療されず放置されているケースも散見されます。しかし、その大部分は加齢性(後天性)の眼瞼下垂であり、年をとって瞼を開けるための筋肉組織の一部である挙筋腱膜が伸びてしまったり、瞼の支持組織である瞼板から外れて奥にひっこんでしまい、瞼を開ける筋肉が収縮しても瞼に力が伝わって持ち上がらない状態となっているのがいわゆる老化現象としての眼瞼下垂です。さらに、これとは別に単純に加齢で皮膚がたるんで視野の邪魔になっている場合もありますので、こちらも広い意味での眼瞼下垂に含まれます。
どの年代が発症しやすいのでしょうか。
眼瞼下垂は、生まれつき瞼を開けるための筋肉や神経の機能に問題がある場合、先天性のケースがありますが、眼瞼下垂の全体における内訳としては加齢性である後天性のタイプの方が圧倒的に多いです。年齢的には、30代後半くらいには既に始まっているケースもあります。厳密には、元々目ヂカラの弱さがベースにあり、加齢に伴って、眼瞼挙筋の筋力が弱まったり、腱膜が伸びたりすることで、症状が悪化して眼瞼下垂として顕在化することもあります。つまり、便宜的に先天性、後天性と分けてはいますが、両方がミックスされているタイプも多く存在し、厳密に二つを完全に分けることが難しいケースも多々あります。
治療をしないとどうなってしまうのでしょうか。
加齢と共に存在したものであれ、生まれつきの目を開ける力が不足しているケースであれ、歳をとると共に年々悪化する可能性があります。
主に40歳代位から、目の開きづらさや、視界の狭さにより、ものの見えづらさの症状が悪化したり、顎先を上げてものを見ようとすることで、首のコリ、肩のこり、頭痛、額の横ジワの増加などの副次的な症状が追加で現れてくることもあります。また、単純な皮膚のたるみも老化現象として進行するため、目を開ける筋肉が衰えたり、腱膜が伸びてしまわなくても、視野が狭くなってゆくこともあります。手術をすることで、これらの症状が改善し、視野が改善することはもちろん、頭痛、肩こり、額のシワなども同時に改善し、QOL(生活の質)が大幅に改善することがあります。
また、視野が狭いと額の筋肉(前頭筋)を使用して、瞼の皮膚を引き上げる代償作用が働き、眉毛の位置が上方に移動するため、これによって眼窩脂肪が後退して上まぶたに窪みが生じ、目元の印象が老けたような見た目に変化してきます。視野という機能的な問題に加えて、整容的な意味においても劣化が生じます。
治療法についておしえてください。
眼瞼下垂の治療法には、様々なものがあり内容によって保険が効くものと効かないものがあります。例えば、瞼を開ける筋肉の一部である腱膜が伸びたり、瞼板から外れている場合には、腱膜を前下方に引き出して、瞼板に糸で固定する腱膜前転術は、眼瞼下垂の手術としては、最もメジャーなものの1つであり、こちらは保険の範囲内で治療が出来ます。
そして、瞼を開ける筋肉や腱膜に問題がなく皮膚のみの処理で視野を改善することも出来ます。
この場合も、黒目に覆い被さっている皮膚の状態によって、保険が効く場合と自費診療となる場合があります。保険診療は、皮膚の切除を行うことで被さった皮膚を取り除き、視野を確保する方法で行います。但し、切らない二重術(埋没法)で視野の邪魔になっている余った皮膚を上方にリフトアップすることも可能ですがこちらは自費診療となります。
さらに、先天性の眼瞼下垂で中等症以上のものには上記のような治療が無効の場合が多くあるため、側頭部(こめかみの有毛部)や、太ももから、筋膜を採取して、上まぶたと額の筋肉の間をブリッジするように移植し、瞼の開ける補助の動力源として前頭筋を使って瞼を開けられるようにする、筋膜移植術を行う場合もあります。
貴院で行っている治療の特長をおしえてください。
当院における眼瞼下垂手術の特長の1つは、切開を伴う眼瞼下垂手術においては、90%以上の切開操作を、レーザーメスを用いて行っていることです。以前は、メスとハサミを使って組織を切除することを行っていましたが、これら手術器具を用いた方法では、切ると必ずいったん出血し、その度に止血操作が必要となり、止血が完了するまでの間、瞼がどんどん腫れてきます。当然、腫れると目の開きが悪くなりますし、二重幅も広くなってきます。それによって、左右の目の開き方を調整して出来るだけ左右差なく仕上げるのが難しくなってきます。術後のダウンタイムも長くなり、患者様の日常生活における負担もより大きくなります。
一方、レーザーメスを使用する場合は、レーザー光には切開の働きと止血の働きの両方があるため
切開と止血の操作は常にタイムラグはなく、同時進行で進みます。それによって、限りなく術中の腫れ、術後のダウンタイムが少なくなります。これは、術後の仕上がり(左右差、目の形、二重ラインのコントロールなど)が良くなるだけでなく患者様が、普段通りの日常生活に戻ることが出来るようになるまでの回復期間がより短く済むことを意味します。
取材協力
みずほクリニック
院長 小松磨史
<経歴>
⦁ 1994年 札幌医科大学卒業(第41期)
⦁ 1994年 札幌医科大学・形成外科入局
⦁ 1998年 札幌医科大学・大学院卒業 医学博士取得
⦁ 1998年 米国フロリダ・モフィット国立癌センター勤務(ポストドクトラル・フェロー)
⦁ 2000年 札幌医科大学・形成外科 助教
⦁ 2002年 北海道砂川市立病院・形成外科 医長
⦁ 2005年 大手美容形成外科入職(院長歴任)
⦁ 2014年 みずほクリニック開院(院長)
<免許・資格>
日本形成外科学会・認定専門医
日本美容外科学会・正会員
医学博士
<クリニックHP>
https://mizuhoclinic.jp/